¿Te acaban de dar el informe de la resonancia magnética que te indica que tienes una extrusión discal? Si no sabes qué es la extrusión discal y quieres conocer todos los detalles que rodean a este tipo de hernia discal, ¡sigue leyendo! En este artículo, explicaremos en qué consiste, cuáles son sus causas y síntomas, y qué opciones de tratamiento existen.
Lo que sí quiero adelantarte es que no es necesario alarmarse si un informe de resonancia magnética indica la presencia de una extrusión discal, a menos que los síntomas sean incapacitantes.

Qué es la extrusión discal
Los discos intervertebrales actúan como amortiguadores entre las vértebras de la columna. Con el paso del tiempo, estos discos pueden deteriorarse, dando lugar a la discopatía degenerativa, un término que engloba afecciones como la protrusión discal, la hernia discal o la extrusión discal.
Cuando un disco intervertebral sufre un desplazamiento, puede presentarse una hernia discal, que se clasifica y se diferencia entre extrusión y protrusión discal, según la gravedad del daño:

Protusión discal
Sucede cuando el material interno del disco intervertebral se desplaza de su posición normal y sobresale hacia el canal espinal, donde puede presionar los nervios cercanos.
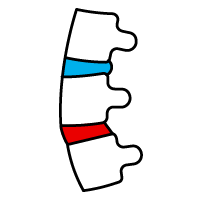
Extrusión discal
Se produce cuando una gran cantidad del material del disco se ha desplazado más allá del espacio discal, quedando conectado únicamente por un fino tallo.
Puede parecernos que cuanto más se hernia el contenido del disco, más grave es la situación y mayor será el dolor. Por lo tanto, cabría pensar que una extrusión discal sería más dolorosa. Pero en realidad esto no es así, y tener una extrusión discal no es más grave que tener una protrusión o una hernia discal. Paradójicamente, las extrusiones discales suelen tener mejor pronóstico que las protrusiones, ya que el material desplazado tiende a reabsorberse con el tiempo.

Causas y factores de riesgo de la hernia extrusa
La extrusión discal, al igual que la hernia discal, puede originarse por diversas razones, entre ellas:

Desgaste natural

Traumatismos
Un impacto fuerte o movimientos bruscos pueden generar la ruptura del anillo fibroso..

Estilo de vida
Factores como el sedentarismo, el sobrepeso u obesidad, las malas posturas, la falta de actividad y los esfuerzos o deportes intensos, aumentan el riesgo de desarrollar una hernia de disco.
Es importante recordar que hasta el 65% de la población tiene algún tipo de discopatía lumbar y la mayoría de ellos no presentan síntomas. Por tanto, no debemos alarmarnos si un informe de resonancia magnética indica la presencia de una extrusión discal, a no ser que los síntomas sean incapacitantes.

Diagnóstico y síntomas más frecuentes de la extrusión discal
El diagnóstico de la extrusión discal se basa en una combinación de síntomas y pruebas de imagen como la resonancia magnética y la tomografía computarizada, que permiten visualizar con precisión el estado del disco intervertebral y su impacto en las estructuras nerviosas. En algunos casos, la extrusión discal puede ser un hallazgo fortuito en una resonancia magnética realizada por otros motivos, sin que el paciente presente síntomas relevantes.
Al igual que sucede con la hernia discal, la extrusión discal suele aparecer en la región lumbar, siendo las localizaciones más comunes:

Extrusión discal L4 L5
Es posible experimentar dolor en la parte baja de la espalda que puede irradiarse hacia la parte lateral del muslo y la parte anterior de la pierna. Es posible sentir hormigueo o entumecimiento en la pierna afectada. También puede provocar ciática, ya que las raíces del nervio ciático parten de este nivel de la columna.

Extrusión discal L5 S1
El dolor suele concentrarse en la zona lumbar baja y extenderse hacia la parte posterior del muslo, la pantorrilla y la planta del pie. En estos casos, la compresión nerviosa puede provocar debilidad en los músculos del tobillo, dificultando acciones como ponerse de puntillas. Asimismo, pueden aparecer hormigueo o entumecimiento en la parte posterior de la pierna y el pie. La afectación de las raíces nerviosas puede derivar en ciática, lo cual causa dolor punzante o sensación de quemazón a lo largo del trayecto del nervio ciático, desde la zona lumbar hasta el pie.

Tratamiento de la hernia extrusa
Tal y como sucede con la hernia discal, el abordaje de la extrusión discal varía según la severidad del caso, pero siempre vamos a decantarnos por tratamientos conservadores. A fin de cuentas, hasta un 90% de las extrusiones mejoran notablemente en un periodo de dos años, y solo en casos muy concretos debemos plantearnos el tratamiento quirúrgico:
Tratamiento conservador
Cirugía clásica
La microdiscectomía es un procedimiento quirúrgico tradicional para eliminar hernias discales. Esta técnica conlleva la realización de una incisión de varios centímetros para acceder al disco intervertebral y extraer el material herniado. Aunque se utiliza un microscopio para una visualización detallada, esta técnica implica cortar músculos, ligamentos y huesos, lo que aumenta el riesgo de complicaciones. Además, la hospitalización y la recuperación son más largas.
Cirugía mínimamente invasiva
Las técnicas endoscópicas son procedimientos mínimamente invasivos que emplean un endoscopio para tratar las hernias discales a través de incisiones más pequeñas (alrededor de 1 cm). Esto las hace más seguras y con menores riesgos de complicaciones. La intervención es más rápida, con una duración de aproximadamente 90 minutos, y la hospitalización suele ser muy corta, permitiendo al paciente regresar a casa en pocas horas. La recuperación es más rápida que con la microdiscectomía.
Ahora ya sabes qué es la extrusión discal y cómo se diferencia de otras afecciones de la columna vertebral. Recuerda que, en la mayoría de los casos, la extrusión discal tiene un buen pronóstico y suele resolverse por sí misma en unos meses. Pero si notas que el dolor no mejora y que te está incapacitando cada vez más, conviene acudir a un especialista de la columna para realizar un diagnóstico certero y dar con la solución más adecuada para tu caso particular. Puedes contactar conmigo y reservar fácilmente tu primera consulta presencial u online sin apenas listas de espera.



Dolor lumbar: Parte baja de la espalda y en ambas piernas, al caminar y estar sentado. Duermo bien
Dolor lumbar: Parte baja de la espalda y en ambas piernas, al caminar y estar sentado. Duermo bien
Gracias por tu mensaje. Por lo que describes —dolor lumbar con irradiación a ambas piernas al caminar y al estar sentado, pero que no interfiere con el sueño—, una de las causas más frecuentes podría ser una estenosis de canal lumbar, especialmente si hay claudicación neurógena (es decir, que tras andar cierta distancia aparece dolor o debilidad en las piernas y mejora al sentarte o inclinarte hacia adelante).
No obstante, también es importante descartar un origen vascular, sobre todo si existe alguna enfermedad circulatoria previa o factores de riesgo cardiovascular.
Diferencias clave:
• Claudicación neurógena (estenosis): dolor al caminar que mejora al inclinarse o sentarse; puede haber hormigueo, debilidad, y el dolor no suele estar presente en reposo o al dormir.
• Claudicación vascular: dolor que aparece al andar y se alivia en reposo, pero no necesariamente mejora al sentarse o inclinarse; suele estar relacionado con circulación deficiente.
Para poder saberlo con seguridad, sería importante:
• Una resonancia lumbar para valorar estenosis.
• Un índice tobillo-brazo (ITB) y/o una ecografía Doppler si hay sospecha vascular.
Si deseas una valoración completa, puedes pedir cita online escribiendo a mi equipo:
asesoramiento@doctorlizon.com
O pedir una consulta presencial si estás cerca de alguno de los hospitales donde paso consulta.
¿Te gustaría que te indique los centros?
Hola, me diagnosticaron Discopatía degenerativa y osteocondrosis L5-S1 asociado a voluminosa hernia discal posterior extruida que ocupa el canal raquídeo comprimiendo ambas raíces descendentes
de S1 de predominio a derecha.
Tengo mucho dolor al caminar, hace 7 meses que estoy así , he tenido que hacer ejercicios de fuerza pero el dolor continúa. Que me aconsejan? Por favor.
Hola, y gracias por tu mensaje. Siento mucho el dolor que estás sufriendo, y entiendo perfectamente la frustración después de tantos meses sin mejoría.
Lo que describes —discopatía degenerativa y osteocondrosis en L5-S1 con una hernia extruida que comprime ambas raíces S1 (más en la derecha)— es un cuadro avanzado y clínicamente significativo, especialmente si llevas más de 7 meses con dolor al caminar.
🚨 ¿Qué significa esto?
• La compresión bilateral de las raíces S1 puede explicar perfectamente el dolor que sientes al caminar, la irradiación hacia la pierna, la sensación de quemazón o debilidad.
• Después de tanto tiempo, el riesgo de que el nervio sufra secuelas permanentes aumenta si no se libera la compresión.
• Aunque hayas intentado ejercicios de fuerza (que en muchos casos son útiles), en tu situación ya no es suficiente si el nervio sigue atrapado.
✅ ¿Qué te aconsejo ahora?
1. No esperar más tiempo.
Han pasado 7 meses, y es fundamental actuar. Cuanto más se retrase, más difícil será que el nervio se recupere del todo.
2. Puedes intentar una infiltración rápida en la unidad del dolor, como opción intermedia si la cirugía aún no está decidida, pero es probable que solo dé un alivio temporal.
3. Valorar la opción quirúrgica, sobre todo si:
• El dolor es incapacitante.
• Ha empeorado.
• Ya hay hormigueo o debilidad.
• No respondes a los tratamientos actuales.
💡 ¿Qué cirugía se plantea en estos casos?
Una opción muy eficaz y poco invasiva es la cirugía endoscópica de columna, que permite:
• Eliminar únicamente la hernia que comprime el nervio.
• Preservar el disco y las estructuras.
• Hacerla con anestesia local o sedación.
• Alta hospitalaria en el mismo día.
• Recuperación más rápida y menos agresiva.
📅 ¿Cómo puedes pedir cita conmigo?
📍 Consulta presencial:
• Hospital Ribera IMSKE (Valencia)
• Hospital HLA San Carlos (Dénia)
💻 También realizo videoconsultas para revisar resonancias, síntomas y darte una orientación clara.
📩 Puedes solicitar cita escribiendo a: asesoramiento@doctorlizon.com
Desde ahí te ayudaremos a organizar tu consulta, sea presencial o en línea.
No estás sola en esto. Hay solución, y te ayudaré a encontrarla con el menor riesgo y el mejor resultado posible.
Un saludo muy cordial,
Dr. José Lizón – Especialista en cirugía endoscópica y dolor de columna lumbar
🌐 http://www.doctorlizon.com
tu caso, el principal responsable del dolor ciático parece ser:
🔸 La extrusión discal en L5-S1 con migración caudal hacia la izquierda, que puede estar presionando el nervio ciático en su recorrido.
🔸 También hay un abombamiento en L4-L5, aunque menos grave, que puede colaborar con el dolor. Ese el resultado de la resonancia.. Estoy triste me encantaría qe me digan si con tratamiento se puede solucionar abrazo desde Argentina
Gracias por compartir tu situación, y lamento mucho el momento que estás atravesando. Entiendo perfectamente cómo te sentís: el dolor ciático puede ser verdaderamente incapacitante, tanto física como emocionalmente. Lo más importante es que sí hay opciones reales de tratamiento y recuperación, incluso cuando la resonancia muestra lesiones como las que describís.
📌 ¿Qué está causando tu dolor ciático?
Por lo que contás, el principal origen del dolor parece ser:
🔸 Extrusión discal en L5-S1 con migración caudal hacia la izquierda: esto significa que el material del disco se ha salido y bajado un poco, comprimiendo la raíz del nervio ciático (probablemente el nervio L5 o S1).
🔸 Abombamiento discal en L4-L5: aunque es menos severo, puede contribuir a la irritación nerviosa o al dolor lumbar asociado.
Este tipo de compresiones suele provocar dolor que baja por la pierna, hormigueo, adormecimiento o incluso debilidad.
✅ ¿Se puede tratar sin cirugía?
Sí. En muchos casos, incluso con extrusiones discales, el dolor puede mejorar con tratamiento conservador, como:
• Medicación neuromoduladora (gabapentina, pregabalina, etc.).
• Reposo relativo (sin esfuerzos, pero evitando el reposo absoluto).
• Kinesiología y terapia física especializada.
• Infiltraciones selectivas si el dolor no cede.
Alrededor del 80% de los pacientes con hernias discales mejoran sin cirugía en semanas o pocos meses. Así que si llevás poco tiempo con dolor, vale la pena seguir apostando por el tratamiento conservador con seguimiento médico.
🛠️ ¿Y si el dolor no mejora o vuelve a repetirse?
Cuando el tratamiento conservador fracasa, o el dolor es persistente y afecta la calidad de vida, la cirugía endoscópica de columna puede ser una solución mínimamente invasiva y muy efectiva, especialmente en casos como el tuyo:
💠 Se accede al disco por una incisión de 8 mm, sin cortar músculo ni hueso.
💠 Se elimina solo el fragmento que comprime el nervio, sin alterar la estructura natural de la columna.
💠 Se realiza con sedación o anestesia local, y muchas veces el paciente se va a casa el mismo día.
💠 La recuperación es mucho más rápida y segura, ideal incluso para personas con miedo a una cirugía convencional.
📩 Si estás en Argentina y necesitás una segunda opinión o querés que revise tu resonancia, podés escribirme a: asesoramiento@doctorlizon.com. Hacemos videoconsultas internacionales con frecuencia.
🌐 También podés ver más sobre mi trabajo en: http://www.doctorlizon.com
No pierdas la esperanza: hay camino por recorrer y opciones que pueden ayudarte a salir del dolor. Estoy a tu disposición para orientarte en todo lo que necesites.
Un fuerte abrazo desde España,
Dr. José Lizón – Cirugía endoscópica de columna
BUEN DÍA DR. TENGO UN FAMILIAR QUE ME GUSTARIA AYUDARLO PORQUE QUE PADERCE DE UN PROBLEMA CRÓNICO DEGENERATIVO DE COLUMNA LUMBAR, RADICULOPATÍA LUMBAR/HERNIA DISCAL LS-S1/ESCOLIOSIS/ HIPERLORDOSIS LUMBAR y NÓDULOS DE SCHMORL HACIA LA PLATAFORMA SUPERIOR DE L1,L2,L3 y L4, COMO PROCESO DEGENERATIVO EN DICHAS ESTRUCTURAS; EN L5.S1 SE OBSERVA PROCESO DEGENERATIVO DEL DISCO INTERVERTEBRAL MANIFESTADO POR PATRÓN MIXTO DE HIPOINTENSIDAD E HIPERINTENSIDAD DE SEÑAL FOCAL INTRADISCAL Y HACIA EL MARGEN DORSAL DEL DISCO INTER SOMÁTICO; ABORDAMIENTO DISCAL FORAMINAL BILATERAL EN LOS ESPACIOS L2-L3 L.3.L4, ASOCIADO A HIPERTROFIA DE LIGAMENTOS AMARILLOS CON DISMINUCIÓN DE SU DIÁMETRO DE ÁNGULOS DE CONDUCCIÓN; PROTRUSIÓN DISCAL CENTRAL FORAMINAL Y EXTRAFORAMINAL DE L4-L5 ASOCIADA A HIPERTROFIA DE LIGAMENTOS AMARILLOS; PROTRUSIÓN DISCAL CENTRAL MULTIDIRECCIONAL DE PREDOMINIO IZQUIERDO EN L5-S1 CON HIPERTROFIA DE LIGAMENTOS AMARILLOS Y EN SU TRABAJO YA NO LE DAN INCAPACIDADES, QUÉ ME ACONSEJA POR FAVOR? GRACIAS
Gracias por tu mensaje. El cuadro que describes en tu familiar es complejo y con múltiples niveles de afectación degenerativa en la columna lumbar.
🔍 Diagnóstico según lo que comentas:
• Hernia discal en L5-S1
• Radiculopatía lumbar (compresión de raíces nerviosas)
• Escoliosis (desviación lateral de la columna)
• Hiperlordosis lumbar (aumento de la curvatura normal)
• Nódulos de Schmorl en L1-L4 (degeneración del cartílago hacia los cuerpos vertebrales)
• Protrusiones discales múltiples (L2-L3, L3-L4, L4-L5, L5-S1)
• Hipertrofia de ligamentos amarillos con reducción del espacio para los nervios (estenosis)
📌 ¿Qué significa todo esto?
Hay una combinación de alteraciones que pueden explicar síntomas como:
• Dolor lumbar crónico
• Dolor irradiado a las piernas (ciática)
• Entumecimiento o debilidad
• Dificultad al caminar o al mantenerse de pie mucho tiempo
Se trata de un caso evolutivo de desgaste vertebral, con signos de compresión neurológica en varios niveles.
✅ Recomendación médica
1. Valoración personalizada completa, teniendo en cuenta:
• Cuáles son los síntomas principales
• Qué niveles están más comprometidos
• Qué tipo de movilidad conserva
2. Estudio por imagen actualizado (resonancia magnética lumbar):
Indispensable para valorar el grado real de compresión, desplazamientos o inestabilidad.
3. Exploración neurológica completa para determinar si existe afectación sensitiva o motora.
4. Opciones de tratamiento:
• En algunos casos, si hay uno o dos niveles responsables del problema principal, puede plantearse una cirugía mínimamente invasiva (como la endoscopia de columna).
• Si existe una afectación estructural importante, se puede valorar una cirugía de descompresión y/o estabilización, ajustada al estado general del paciente y a los hallazgos de imagen.
📞 ¿Cómo podemos ayudarte?
Si lo deseas, podemos hacer una valoración detallada del caso con las pruebas que ya tengáis o solicitar las necesarias. Puedes hacerlo de forma presencial o por videoconsulta a través de:
• Hospital Ribera IMSKE (Valencia)
• Hospital HLA San Carlos (Dénia)
• O escribiéndome directamente a asesoramiento@doctorlizon.com
Estoy a vuestra disposición para estudiar el caso y encontrar la mejor solución posible.
Un saludo cordial,
Dr. José Lizón – Especialista en cirugía de columna